健康文摘(第二十一期)
健 康 文 摘
过程工程所人事处离退办/老科协主办 第21期 2026年4月8日
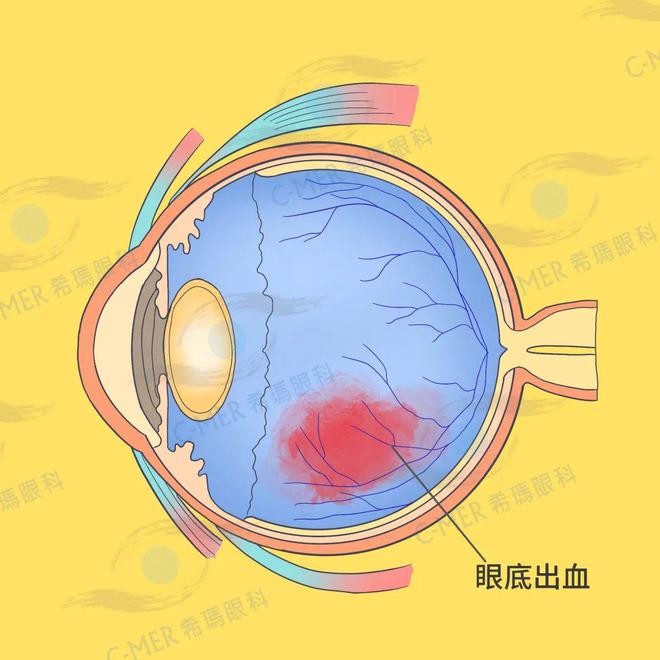
眼底出血
摘要
眼底出血,如众所周知的视网膜出血,是一个很重要的眼底病变,是和多种全身疾病和眼底疾病相关。这篇摘要提供了综合概述疾病发生的机理、诊断和管理眼底出血的策略。这篇文摘讨论了眼底出血的病理生理机制,包括视网膜血管破裂导致血液外渗进入视网膜层。强调视网膜出血的多种原因,包括创伤、血管疾病、高血压、糖尿病、恶性血液病和眼底疾病,如视网膜静脉阻塞和黄斑变性。各种诊断方法都用来评估眼底出血,包括眼底检查、光学相干断层扫描技术(OCT),荧光血管造影术(FA)和眼底照相。眼底出血强调精确诊断来区别潜在的致病因素和指导恰当的疾病管理。讨论眼底出血管理的策略要考虑二个方面,一是基本的病原学,二是严重的出血问题。这些包括保守的治疗,如观察和控制身体危险因素以及特殊的干预,像用抗血管内皮生长因子(anti-VEGF)治疗、打激光、玻璃体切除术。总而言之,这个摘要提供了一个对眼底出血或视网膜出血发病机制、诊断、管理综合性的概论。这个对临床和研究人员包括对眼底出血病人护理,帮助了解多种病原学,为改善视觉疾病提供指导性的的管理战略。
介绍
眼底出血(视网膜出血)是提示潜在血管病变的关键诊断体征。出血的范围从一个出血的小斑点到透明膜下大量出血。
临床眼科检查和详细的全身检查是必须的,这些检查是为了发现眼底深层复杂的出血为适当的治疗和后续护理提供依据。
管理包括观察,治疗原发性病因,眼内出血的管理可以来减少缺血和新生血管的后遗症。
在这一章,我们将讨论各种原因引起的眼底出血,包括它的病原学,临床表现,诊断性检查和管理。我们将综述最新的研究发现和以询证实践指导帮助临床决策的制定。
病因学及风险因素
- 年龄相关性黄斑变性(AMD)
渗出型 AMD 晚期,黄斑部脉络膜新生血管能导致出血,液体累积和留下瘢痕。CNV 指脉络膜毛细血管经布鲁赫膜异常增生形成的血管复合体。
- 息肉样脉络膜血管病变(Polypoidal Choroidal Vasculopathy, PCV)
在早期息肉样脉络膜血管病变,出血可能是微量的,看起来很小,孤立性出血或微血管瘤。
息肉样脉络膜血管病变能引起视网膜下和视网膜内出血
- 黄斑旁毛细血管扩张症(JFT)
出血在黄斑旁毛细血管扩展,如果它包括了视网膜中央凹陷,就能从小、孤立性出血到大面积出血,和导致视觉缺损。
出血倾向于出现在旁中央凹陷面积和产生脂质沉淀。
- 视神经盘出血
急性出血是表层出血,是在高血压视网膜病变,视神经乳头水肿或青光眼中都可看得到的出血。
新生血管常见于糖尿病视网膜病变或视网膜血管闭塞
- 糖尿病视网膜病变(DR)
*持久的高血糖、高血压和脂代谢不正常是已知的发展成糖尿病视网膜病变的危险因素。
*眼底出血是疾病进展阶段的一个标志性特征,是视网膜出血的一个严重的信号。
*斑点和出血印迹及透明玻璃体出血。
*出血双侧且广泛分布于后部。
- 视网膜静脉阻塞(RVO)
* 在视网膜内到处大量弥漫性出血造成中心视网膜静脉阻塞
* 分支视网膜静脉阻塞中的扇形分布
* 这是由于视网膜静脉阻塞引起的,导致了血流受损和视网膜毛细血管压力增加
* 缺血可能导致新生血管形成,破裂并出血
- 视网膜脱落(RD)
可能导致玻璃体出血,在视网膜脱离中,前部玻璃体的检查可发现色素,称为谢弗标志
- 高血压视网膜病变
* 常见弥漫性火焰状浅表出血
* 视网膜前出血很少见
* 出血是双侧的,并在后极部呈弥漫性分布
* 先兆子痫可导致严重的视网膜脱离,视网膜内出血和埃尔施尼格斑
- 贫血
* 它可以表现为罗斯斑点,亚玻璃体出血,多层出血,或玻璃体出血。
* 它们在两侧可见且呈弥漫性分布。
- 血液疾病
* 这些通常是双侧存在的。
* 白血病可能表现为视网膜前出血,火焰状出血,视网膜内的出血,玻璃体出血,罗斯斑(中心白点视网膜出血)或棉絮斑;扇形新生血管是典型表现。
* 镰状细胞贫血:导致视网膜病变,视网膜内的鲑鱼斑出血,黑旭日状脉络膜视网膜缺血性瘢痕以及扇形新生血管,后者可能进一步导致玻璃体出血。
* 结蒂组织疾病(红斑狼疮)在严重的阶段能够引起视网膜内出血和血管堵塞。
- 创伤
* 出血可以出现在任何形式和任何水平,与受伤的类型和程度有关。出血可能是视网膜前的、视网膜内的、视网膜下的或玻璃体。
* 高速运动的物体对眼球的撞击能导致创伤性脉络膜视网膜炎。创伤性脉络膜视网膜炎是脉络膜和视网膜破裂。局部的破裂会影响视力的恢复和视力的灵敏性。
* 视网膜前出血是特森综合症和瓦尔萨尔瓦视网膜病变特征。
* 摇晃婴儿综合症,双侧弥漫性多层出血出现在婴儿和幼儿时期。
*分娩创伤,能造成新生儿视网膜出血。
- 眼部缺血综合症
眼部缺血综合症是指周边部视网膜的出血和视网膜新生血管形成。
- 眼部肿瘤
*一些特殊肿瘤引起眼底出血是由视网膜毛细血管瘤、视网膜海绵状血管瘤、脉络膜血管瘤和视网膜血管增生性肿瘤引起的。
*癌症相关性视网膜病变(CARH)是一种典型视网膜病变自身免疫性类肿瘤。病情开始时眼底表现正常,但随着病情进展,视网膜退化在临床上就出现症状。包括视网膜色素上皮细胞(RPE)变薄/斑点状,小动脉变薄,视神经苍白,黄斑水肿,玻璃体内炎性细胞,血管鞘和视网膜静脉周围炎。
*黑色素瘤相关性视网膜病变(MAR)是很少见的皮肤恶性黑色素瘤的副肿瘤性自身免疫表现。病人在诊断出黑色素瘤后很多年都存在视觉综合症。闪光感、夜盲症、外围视野丢失是普遍的综合症。眼底检查是常规检查或能展现视神经盘苍白,视网膜上皮组织染色不正常和血管改变。一些病人可能很少有卵黄样黄斑变性和浆液性视网膜脱离。
- 高原视网膜病
罗特氏斑(视网膜炎时的白斑),多层出血/玻璃体出血是双眼常见的。
- 炎症性疾病
炎症性疾病,如葡萄膜炎和脉络膜炎,能引起视网膜出血。
- 感染性疾病
* 一定的感染,如巨细胞病毒视网膜炎,能引起视网膜出血。
* 急性细菌性心内膜炎。
- 医药影响
有些药物,如抗凝血药物能增加视网膜出血的危险。
症状
- 模糊不清、视觉扭曲
- 视物变形
- 黑点
- 逐渐无痛性视力丧失
- 闪光
- 飞蚊症
- 视野中有帘子的感觉
- 创伤引起的眼痛,高眼压性青光眼,高血压或肿瘤
病理生理学
按照出血的位置和出血的层次,眼底出血可按下列方法分类:
- 视网膜神经纤维层(RNFL)出血
这类出血位于表层,并沿着视网膜神经纤维层的走行、形态与扩散范围分布。视网膜神经纤维层可见三种出血类型:
* 火焰状出血:多见于高血压、血液系统疾病及贫血等动脉性疾病所继发的、累及视网膜浅层毛细血管丛的病变,常表现为弥漫性出血。此类出血好发于眼后极部,病程约持续 6~12 周。
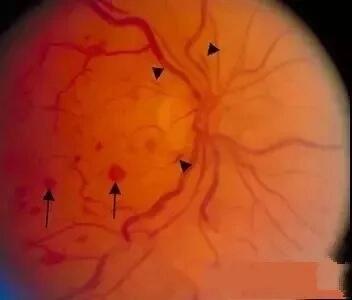
*急性出血:位于筛板前层、视盘边缘附近的浅层劈裂状出血。出血尖端朝向视盘,羽状端背离视盘。此类出血最常见于视盘颞下方,病因包括高眼压性青光眼、正常眼压性青光眼、糖尿病、贫血、高血压、玻璃体后脱离、视神经病变及视网膜血管疾病。
* 罗氏斑点:罗氏斑点为圆形出血,中心呈白色,这是Litten描述的。毛细血管破裂引起中心纤维蛋白血小板外渗,中心纤维蛋白血小板栓形成在罗氏斑点白色中心。这是亚急性心内膜炎的特点,也在白血病和贫血中看见病灶。
- 视网膜内出血
* 这些是点状及片状出血
* 它们位于视网膜的内核层和外丛状层内
* 这些出血是黑红色,边界清楚并影响眼球前深部毛细血管。
*一般出血会引起糖尿病视网膜出血,视网膜静脉堵塞,眼部缺血综合征,镰状红细胞性视网膜病变和视网膜毛细血管扩张症。
* 视网膜病变是闭塞性微血管病由于压迫性颅脑或胸部的创伤引起的。
- 视网膜下的出血
*视网膜下出血出现在光感受体层和视网膜色素上皮之间。
*此类出血呈深红色,边界模糊。
*常见病因包括年龄相关性黄斑变性(ARMD)、高度近视、息肉样脉络膜血管病变(PCV)、视网膜大动脉瘤、拟眼组织胞浆菌病以及外伤。
* 黄斑下出血常见于年龄相关性黄斑变性(AMD)相关的脉络膜新生血管膜(CNVM)
- 视网膜色素上皮下出血
* 这类出血位于视网膜色素上皮层(RPE)与布鲁赫膜之间。
*出血呈暗红色,边界清晰。
*出血一般可在脉络膜新生血管膜、脉络膜肿瘤和脉络膜破裂中看到。
- 透明膜下的或视网膜前的出血
* 它们也被称为“船形”或“D形”出血。
* 这类出血在玻璃体后界膜和视网膜内界膜之间。
* 一般出血原因包括特桑(Terson)综合症,瓦尔萨尔瓦(Valsalva)视网膜病变,增殖性糖尿病视网膜病变和视网膜静脉阻塞伴新生血管形成。
- 玻璃体出血
* 在出血的急性期,血液进入玻璃体腔形成新鲜血栓。
* 突然出现飞蚊症。
* 出现慢性出血,由于玻璃体弥漫性堵塞,下方有沉淀的血液。
* 普通引起出血包括增殖性糖尿病视网膜病变,视网膜小动脉微动脉瘤或玻璃体后脱离期间。
* 视网膜下出血能引起玻璃体内出血。
诊断
发病史和体检
* 重要的是系统的医疗评估依靠具体病人眼底出血的可疑潜在原因。
* 患者出现眼底出血的诊疗过程
* 综合眼的检查:
全面眼科检查:对眼底出血患者进行检查评估的第一步是全面眼科检查,包括散瞳眼底检查。这有助于明确出血的部位、形态与范围,同时排查其他眼部异常。
病史,病人应复述病史,包括糖尿病、高血压、血液病、眼外伤、瓦尔萨尔瓦动作、抗凝药物使用史等。
诊断工具
- 血液检查
血液检查是能评估血液是否有病或有其他系统的病情,这些信息有助于确定眼底出血的情况。
* 全血细胞计数、血沉、血糖,血脂检查,糖化血红蛋白和C反应蛋白对糖尿病人和代谢紊乱的人应做的检查。
* 凝血酶原时间/部分凝血活酶时间,抗凝血酶原III和抗磷脂抗体。用于评估高凝状态的检查包括:蛋白-C和-S,凝血酶原基因突变和同型半胱氨酸处于高凝状态。
* 红斑狼疮特殊实验和自身免疫系统测试,包括抗核酸抗体,抗双链DNA抗体检测,抗组蛋白抗体,抗核抗体,抗核糖核酸蛋白抗体,抗La抗体等实验。
* 酶联免疫吸附实验 、荧光螺旋体抗体吸收试验,为感染性病因学诊断做出依据。
* 当梅毒诊断不明确时,进行莱姆病检测,单纯疱疹滴度和荧光螺旋体梅毒抗体吸收试验,来帮助鉴别伪装综合症。
* 对于同时出现眼前节及眼后节病变的情况,应排除白塞病,并检测HLA-B5/B12以评估脊柱关节病。
- 影像学研究
* 多种影像学研究可进一步评估眼底出血情况,包括:
* 光学相干断层扫描技术(OCT):主要确诊眼底出血所致继发性黄斑水肿,脉络膜新生血管膜。
* 眼底照相:有助于鉴别病理的范围和形态。有助于记录和监测疾病。
* 荧光血管造影:鉴别任何面积的漏血和不正常的血流。
* B超扫描:是用来鉴别玻璃体出血、视网膜脱离、创伤和肿瘤。
- 视网膜活检
在一些病例上活检是必须的,这样可以评估一些病情,如眼部肿瘤。
管理方法
- 不会威胁视力的出血不需要立即治疗。
- 在黄斑下、透明膜下、玻璃体下出血直接干预会引起不可逆转的视力损伤。
- 然而,视网膜水肿或新血管生成、随糖尿病视网膜病变视网膜出血、视网膜血管堵塞、年龄相关性黄斑变性是需要做处理的。注射抗血管内皮生长因子、全视网膜激光光凝术、光动力疗法等都是推荐的治疗方案。
- 罗斯斑通常会随着基础病症的治疗而自行消退。
- 透明膜下出血可观察1-3个月,之后可采用钕钇铝石榴石激光治疗术,切开后玻璃体膜或内界膜,使血液引流至玻璃体腔。
- 高风险病人脉络膜新生血管膜的进展需要监视和积极治疗。血管内皮生长因子抗体是首选的治疗。
- 等玻璃体出血自行消退,下面几个观点值得关注:
*抬高床头卧床休息
*盖住眼睛减少眼睛的转动
*避免使用血液稀释剂
- 视网膜裂孔需要激光光凝治疗或冷冻治疗法,视网膜脱离需要手术,增殖性视网膜血管疾病用全视网膜激光光凝术处理或冷冻疗法。
- 玻璃体切除术适用于视网膜脱离患者,对于持续超过2–3个月的未吸收玻璃体积血,玻璃体出血与血影细胞性青光眼。
- 需明确视网膜出血的各类病因,并采取针对性治疗。
- 继发性青光眼应该用抗青光眼药物治疗。
预后和并发症
眼底出血的并发症和预后可根据潜在原因而有所不同,根据出血的程度和严重性以及病情进展的速度进行诊断和处理。
在一些病例中,如糖尿病视网膜病变或AMD, 早期检查早期治疗能减慢发展,甚至能防止疾病的进展和保持视力。
另有些病例,如严重的外伤或急性视网膜脱离,紧急处理是必要的,这样防止视力丢失。
有些潜在的并发症和长期眼出血的后果:
*视力丢失:由于光感细胞损害或黄斑下纤维化
*黄斑水肿
*视网膜脱离是由于增生性玻璃体视网膜病变
*新生血管性或称为血影细胞性青光眼,新生血管青光眼后视网膜静脉堵塞被称为百日青光眼
*视网膜新生血管形成
*脉络膜新生血管
*玻璃体出血
(译自Journal of Ophthalmic Science and Research 62(2):p231-237,Apr-Jun 2024.内容仅供参考,图片来自网络)
